
Antonio Coelho defende criação de Hospital Regional Estadual em Petrolina
A construção de um hospital estadual regional em Petrolina, no Sertão do São Francisco, foi o ponto central do pronunciamento





O metanol é um álcool tóxico que tem sido associado nos últimos dias a vários incidentes ocasionados pela adulteração de bebidas alcoólicas, no entanto, ele ainda pode ser encontrado em outros produtos domésticos e industriais. Possíveis erros de destilação e fermentação ou contaminação de bebidas devem ser investigados.
A exposição ao metanol é potencialmente perigosa e pode levar a danos permanentes e até mesmo ao óbito.
Outros produtos do cotidiano que podem conter metanol são:
fluido de limpador de para-brisa;
solventes industriais;
alguns tipos de anticongelante;
limpador de carburador;
fluido de copiadora;
perfumes;
Alguns combustíveis.
Visto o variado grau de toxicidade, nos casos de consumo do metanol uma série de tratamentos será necessária, desde monitoramento laboratorial rigoroso até terapia com antídotos e diálise.
Como acontece:
O metanol é absorvido muito rapidamente no trato gastrointestinal e apesar de uma parte dele ainda ser excretada pelo sistema respiratório, uma considerável parte do metanol irá passar por uma série de mudanças no fígado. É no fígado que o metanol será convertido primeiro em formaldeído e depois em ácido fórmico, é nesse momento que acontece um grande problema: o ácido fórmico não é facilmente eliminado pode se acumular, ele será responsável pelo dano de diversos órgãos e sistemas, principalmente o sistema nervoso central. A pessoa pode ter: acidose metabólica; problemas de visão; necrose bilateral dos gânglios da base, com ou sem hemorragia. Danos ao rim e ao pâncreas também são frequentes.
Tratamento:
Fomepizol ou etanol podem ser administrados e servirão como antídotos no tratamento primário. Os pacientes podem necessitar de diálise para corroborar na “expulsão” dos metabólicos tóxicos.
Referências:
ASHURST, John V.; NAPPE, Thomas M. Methanol toxicity. StatPearls, 2018.

Com grande pesar, a OMS indica que uma pessoa se suicida no mundo a cada 40 segundos. O ato de atentar contra a própria vida, na atualidade, traduz-se em uma epidemia silenciosa, que representa dor e sofrimento, penaliza a sociedade e tem como resultado final o autoextermínio.
O processo doloroso de alguém é reforçado pelas marcas de preconceito já existentes na sociedade, à medida que se considera, de forma equivocada, que alguém com sofrimento psíquico é uma pessoa frágil. Diante disso, o sigilo aliado à dificuldade de buscar ajuda, somado à desatenção das pessoas ao redor, faz com que aquele que passa por um momento doloroso reprima seus sentimentos e acredite que só há uma maneira de cessar a dor.
Nem todas as pessoas que cometem suicídio ou tentam tirar a própria vida têm alguma doença mental. Entretanto, estudos mostram que há uma correlação consistente entre comportamento suicida e doença mental, em especial depressão, esquizofrenia, transtorno por uso de substâncias como álcool e outras drogas, além de transtornos de personalidade.
É preciso compreender que as dimensões interpessoais, psíquicas e culturais não são fatores isolados, mas estão em constante interação. Quando algum desses aspectos é afetado, pode desencadear grande dor ao indivíduo. Assim, acreditar que a dor de alguém se resume à “falta de Deus”, “falta de força”, “preguiça”, entre outras caracterizações rotineiras, consiste em um grave reducionismo, que não reflete a complexidade multidimensional que leva alguém a atentar contra a própria vida.
O ato de tirar a própria vida tem como finalidade solucionar um sofrimento intenso e insuportável. Porém, internamente, há uma ambivalência: um lado de si deseja ajuda e socorro. É dessa forma que, muitas vezes, pessoas que sofrem e pensam em suicídio emitem sinais comportamentais ou até mesmo verbais de que algo não está bem e de que existe um sofrimento interminável. Esses sinais podem se manifestar por meio do estreitamento afetivo, do distanciamento e até mesmo do isolamento.
A cobrança social atual, aliada ao perfeccionismo — que por si só é um fator de vulnerabilidade para a ideação suicida —, torna o tema do Setembro Amarelo ainda mais relevante nos dias de hoje. Por isso, cabe a cada um de nós amenizar as cobranças externas, diminuindo o peso do nosso julgamento sobre as pessoas, sobre como decidem viver e sobre as dificuldades que enfrentam.
E se você se sente triste, abatido e acha que seus problemas não têm solução, saiba que não está sozinho, que existem diversas alternativas e que sempre há esperança. Ligue 188.
Referências:
MIGUEL, Eurípedes Constantino; LAFER, Beny; ELKIS, Hélio; FORLENZA, Orestes Vicente (ed.). Clínica Psiquiátrica: as grandes síndromes psiquiátricas. 2. ed. São Paulo: Manole Saúde, 2020. v. 2. 1.808 p. ISBN 978-65-5576-253-2.
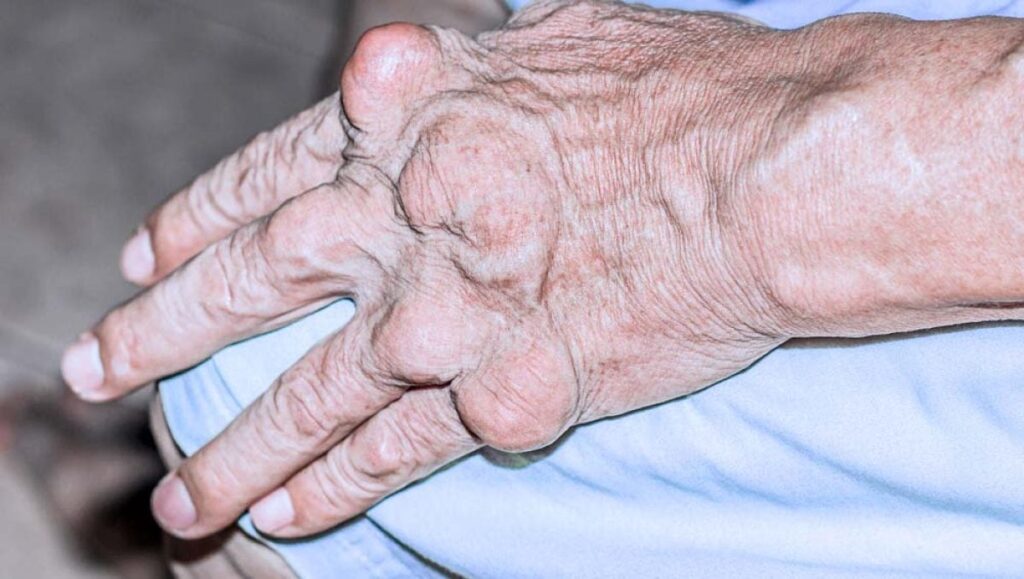
A gota é uma doença causada por uma alteração no metabolismo, que resulta na hiperuricemia — ou seja, níveis elevados de ácido úrico no organismo.
O ácido úrico é uma substância produzida no corpo a partir da quebra das purinas, que podem estar presentes em alguns alimentos ou no nosso próprio organismo. Quando produzimos ácido úrico em excesso, ou eliminamos pouco pela urina, ele se acumula no corpo e pode levar ao surgimento da gota.
Quais são os sintomas da Gota?
A gota geralmente se manifesta como uma artrite, ou seja, uma inflamação nas articulações. Isso ocorre devido à deposição de cristais de ácido úrico nas articulações e ao surgimento de tofos (nódulos formados por esses cristais) nos tecidos conjuntivos.
A doença é mais comum em homens de meia-idade a idosos e em mulheres após a menopausa. Além disso, está associada a fatores de risco como doenças cardiovasculares, obesidade e diabetes.
Como é feito o diagnóstico ?
Mesmo quando os sintomas clínicos são bastante sugestivos, o diagnóstico da gota precisa ser confirmado em laboratório. A forma mais precisa é a análise do líquido obtido pela aspiração com agulha das articulações acometidas ou dos depósitos tofáceos.
Como é realizado o tratamento ?
Durante uma crise aguda, podem ser utilizados medicamentos anti-inflamatórios não esteroides (AINEs), colchicina ou glicocorticoides. Além disso, o repouso da articulação e a aplicação de compressas geladas ajudam a aliviar os sintomas.
Entretanto, para o controle a longo prazo é fundamental corrigir a hiperuricemia, prevenindo novas crises e eliminando os depósitos tofáceos.
Por isso, se você desconfia que tem gota, procure um médico para avaliação e tratamento adequados. Um reumatologista é um especialista que poderá guiá-lo melhor.

Benefícios para o bebê:
Benefícios para a mãe:
Benefícios para a família e a sociedade:
Amamentar é um ato de amor que fortalece a saúde da mãe, do bebê e de toda a família.
Sempre que possível, procure manter a amamentação exclusiva até os 6 meses e complementar até os 2 anos ou mais.
Referência:
LUBACHEVESKI, Kézia, MARTINS, Elton. A importância da amamentação e os fatores que desencadeiam o desmame precoce: revisão da literatura. Revista de Educação, Saúde e Ciências do Xingu, v. 1, n. 4, 2021.
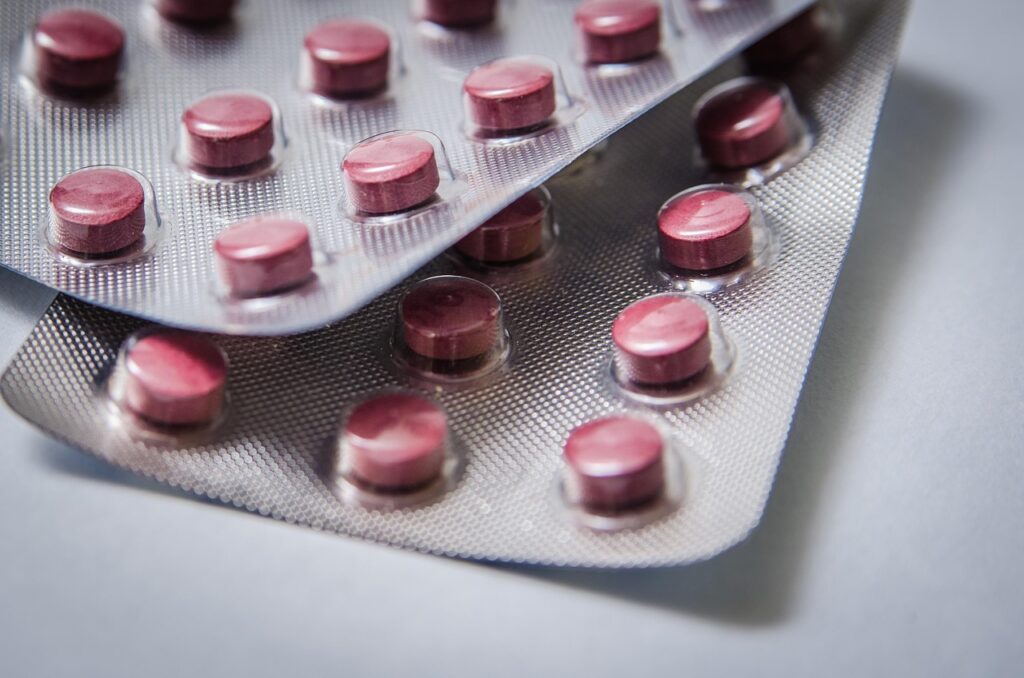
Você certamente já sentiu dores musculares. Aliás, o estresse físico do dia a dia, uma postura inadequada — muitas vezes associada ao trabalho —, além de uma baixa qualidade de sono, formam um conjunto de fatores que predispõem à dor muscular. Por esse motivo, muitas pessoas podem procurar se automedicar com relaxantes musculares. Hoje, entenderemos os riscos e benefícios desses medicamentos e por que não devemos consumi-los sem aconselhamento médico.
O que é um relaxante muscular?
Os relaxantes musculares pertencem a uma classe de fármacos capazes de reduzir a dor durante crises intensas, por meio do relaxamento do músculo rígido. Além de aliviar a dor, também são úteis no tratamento de contrações involuntárias e da fibromialgia.
Quais são os principais medicamentos?
Os principais medicamentos dessa classe são a ciclobenzaprina e o carisoprodol. Porém, algumas outras medicações que não têm como função primordial o relaxamento muscular podem apresentar esse efeito, como os benzodiazepínicos. Estes, quando usados por tempo prolongado, podem levar à dependência, além de estarem associados a problemas de memória e declínio cognitivo, principalmente em idosos. Por esse motivo, são medicamentos vendidos apenas mediante receita médica.
Quais os benefícios dos relaxantes musculares?
Medicamentos como a ciclobenzaprina apresentam, além da ação miorrelaxante, uma ação antidepressiva e, quando tomados à noite, podem não apenas melhorar a dor como também contribuir para uma melhor qualidade do sono durante crises dolorosas.
Quais os riscos que essas medicações trazem?
Relaxantes musculares, como a ciclobenzaprina, possuem efeito sedativo, o que aumenta o risco de quedas e fraturas, não devendo ser utilizados durante o dia por pessoas que operam máquinas, a fim de evitar acidentes. Pelo risco de quedas, também costumam ser pouco tolerados por idosos. Se a dose diária for maior que a recomendada ou se houver associação com alguns antidepressivos, podem ocorrer agitação, alucinações, aumento da frequência cardíaca, tremores, náuseas e até mesmo convulsões. Caso algum desses sintomas surja, o medicamento deve ser suspenso imediatamente.
Como e quando usar esses medicamentos?
Devido aos seus efeitos, esses medicamentos devem ser usados por períodos curtos ou, no máximo, a médio prazo, sendo eficazes na diminuição da dor e rigidez cervical, na lombalgia e em contraturas musculares.
Após a melhora do quadro doloroso, exercícios de alongamento e fortalecimento da musculatura devem ser realizados para evitar novas crises. Se você sente dores musculares frequentemente, deve procurar um médico ortopedista ou reumatologista.
Referências:
MOREIRA, Caio; SHINJO, Samuel Katsuyuki (editores); PEREIRA, Ivânio Alves et al. (editores associados). Livro da Sociedade Brasileira de Reumatologia. 3. ed. rev., atual. e ampl. Barueri, SP: Manole Saúde, 2023. ISBN 978-85-2046-454-0.
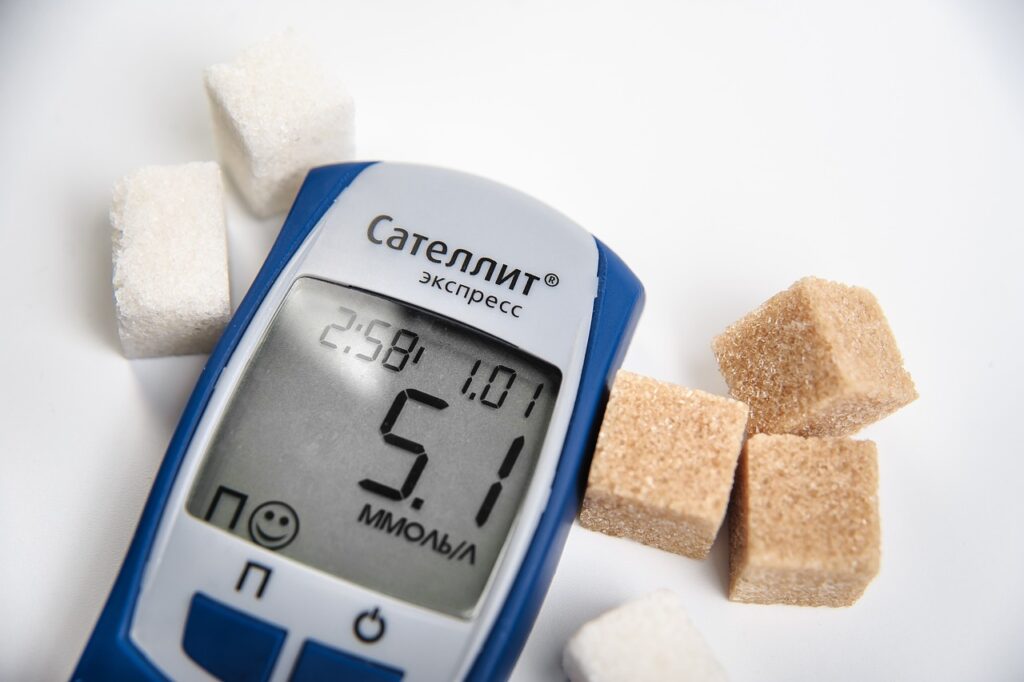
O diabetes melito se trata de um grupo de distúrbios que têm em comum a hiperglicemia que significa aumento de glicose (açúcar) no sangue. A diabetes é uma doença causada por fatores genéticos e ambientais e o aumento da glicose pode acontecer tanto por redução da secreção de insulina que “tira” o açúcar do sangue, quanto por menor utilização da glicose que vai fazer com que ela não saia do sangue ou ainda por maior produção da glicose.
Alguns grupos de pessoas devem estar ainda mais atentos aos sinais do diabetes, pois pertencem ao grupo de risco. Entre eles, destacam-se:
Conhecendo os grupos que apresentam maior risco de desenvolver diabetes, vamos aos sinais e sintomas mais comuns da doença:
Agora que você conhece os grupos de risco e os sinais dessa doença, se acredita que pode estar entre as pessoas propensas ao diabetes, procure seu médico de confiança para realizar os exames de rastreamento e diagnóstico. E não se esqueça de compartilhar esta informação com aquele amigo ou familiar que apresenta esses sintomas — ela pode fazer a diferença!

Você já sentiu como se tudo ao seu redor estivesse girando? Ou sentiu como se não conseguisse ficar parado que iria cair ? Pois é, a tontura é um sintoma muito comum e suas causas são as mais diversas.
A palavra “tontura” é usada para descrever várias sensações: sensação de que o ambiente está girando algo que chamamos de vertigem, desequilíbrio e até sensação de desmaio. Muitas vezes, o fato de que cada pessoa descreve de um jeito, entender a verdadeira causa pode ser um desafio para os profissionais.
ALGUMAS CAUSAS DE TONTURA
Alguns tipos de tontura se relacionam ao ouvido interno, pois algumas estruturas lá presente são responsáveis pelo nosso equilíbrio, se trata da famosa labirintite. Problemas nessa região podem causar crises de vertigem ou sensação de instabilidade. Já em outros casos, a tontura pode vir de alterações na circulação sanguínea do cérebro, como acontece em pessoas quando a pressão baixa ou em arritmias cardíacas.
A tontura também pode estar ligada a doenças neurológicas como o Parkinson, problemas na sensibilidade dos pés comuns em diabéticos por causa da perda da sensibilidade dos pés e pernas que levam ao desequilíbrio, ou até fatores emocionais, como ansiedade.
Algumas causas ainda podem ser mais graves e incluem Acidentes Vasculares Cerebrais (AVC) ou um problema cardíaco. Por isso, em alguns casos os médicos investigam se a origem é do ouvido, do cérebro, do coração ou de outras partes do corpo. Um bom exame clínico, muitas vezes, já ajuda bastante a chegar na resposta.
Se você sente tonturas frequentes e intensas, não ignore. Procure um profissional de saúde para entender a causa e tratar corretamente.

No Brasil, estudos estimam que a prevalência de depressão ao longo da vida gira em torno de 18%. A maior parte das pessoas que desenvolvem o transtorno depressivo começam a apresentar os sintomas no início da idade adulta, mas a depressão pode surgir em qualquer faixa etária.
Fatores de Risco
Os fatores que proporcionam maior potencial de desenvolver a depressão são:
Sintomas
Os sintomas da depressão são diversos sendo mais frequentes o humor deprimido, humor irritado, a diminuição de interesse ou prazer na maior parte das atividades, alteração de apetite e diminuição de peso, insônia, cansaço ou diminuição de energia entre outros.
Tipos de depressão
Geralmente quando falamos em depressão generalizamos o que seria o transtorno depressivo maior, que é o caso em que os sintomas são diários, com duração de no mínimo duas semanas e intenso prejuízo nas atividades cotidianas. Entretanto, temos tipos de transtornos depressivos, uma divisão necessária para tornar o tratamento do paciente mais individualizado e eficiente.
São parte dos Transtornos Depressivos:

O ciúmes é uma emoção comum que se trata de uma série de reações químicas gerada para identificar um possível perigo diante da construção dos relacionamentos.
O conceito de ciúme patológico, ou seja, que está além do que é fisiológico e natural é também chamado de Síndrome de Otelo, em referência a um romance shakeasperiano em que havia um parceiro com comportamentos de ciúmes inaceitáveis.
Sintomas:
O ciúme patológico se manifesta por comportamentos obsessivos, como:
Causas:
Diagnóstico:
Para o diagnóstico não é obrigatório que a traição não seja verdadeira, aliás, tudo se trata da reação exacerbada da pessoa ciumenta. Seja o parceiro infiel ou não, o foco está na interpretação distorcida e persistente da realidade. O diagnóstico é clínico e envolve avaliação psiquiátrica por um profissional capacitado.
Tratamento:
O tratamento varia de acordo com a origem do ciúme e as abordagens possíveis são a psicoterapia, a medicação psiquiátrica como antidepressivos ou antipsicóticos se necessário e o manejo das causas como alcoolismo, retirada de medicamentos e drogas possíveis causadores do transtorno.
Então, você conhece alguém muito ciumento ?
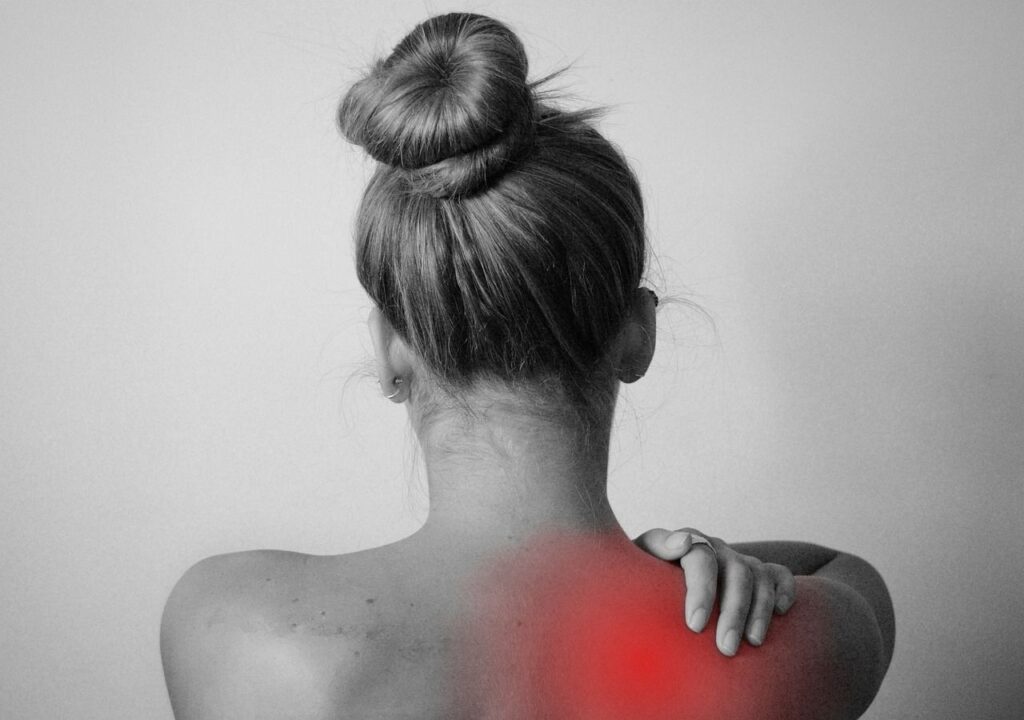
A dor no ombro é uma queixa muito comum no dia a dia e em muitos casos é causada por lesão ou inflamação das articulações do ombro, bem como dos componentes que a formam, como tendões, bursas, ligamentos e labrum.
Os músculos do ombro são importantes para diversos movimentos essenciais no dia a dia, seja para abrir e fechar os braços ou, por exemplo, estender uma roupa no varal.
Em geral, o comum é que pessoas mais jovens tenham acometimento do ombro em lesões esportivas, enquanto pessoas de meia-idade costumam desenvolver a doença do manguito rotador. Essas são apenas duas dentre as diversas formas de acometimento que o ombro pode ter, nós iremos debater um pouco sobre elas.
No trauma os sintomas costumam ser mais agudos, ou seja, aparecem logo após uma história de acidente ou esforço do membro com dor que se resolve em até duas semanas, sendo mais comum em jovens e atletas. As lesões que mais acontecem nesses casos envolvem a separação de articulações, luxações e fratura ou ruptura de tendões.
Um exame de imagem com uma radiografia simples é muito indicado para avaliação do ombro no trauma, uma ressonância magnética ou uma ultrassonografia da articulação também podem ser solicitadas.
O tratamento da dor no ombro após um trauma vai variar de um paciente para outro, pois a estrutura acometida e o grau da lesão precisarão ser levados em conta, podendo o tratamento ser realizado com compressas, fisioterapia e medicamentos de alívio para dor até a cirurgia quando indicada.
Na doença do manguito rotador, a população mais atingida se encontra entre a faixa etária de 40 aos 60 anos e muitos pacientes com mais de 80 anos podem ter os exames de imagem de ombro alterados. Os músculos do manguito rotador são o supraespinhal, infraespinhal, subescapular e redondo menor, serão eles que estarão com alguma porção afetada na doença, principalmente o tendão que é extensão do músculo que se liga ao nosso esqueleto.
Na doença do manguito rotador vários exames físicos podem ser realizados pelo médico e também podem ser solicitados ressonância e ultrassonografia do membro para avaliar o grau de acometimento da articulação, quando necessário.
O tratamento da doença do manguito rotador pode incluir a seguintes intervenções:
Além dessas, capsulite adesiva, osteoartrite, roturas tendíneas não traumáticas e tendinopatia calcária dentre outras, podem ser causa de dor no ombro. Portanto, se você tem uma dor nos ombros há muito tempo e ainda não conhece a causa, procure um profissional para lhe auxiliar.
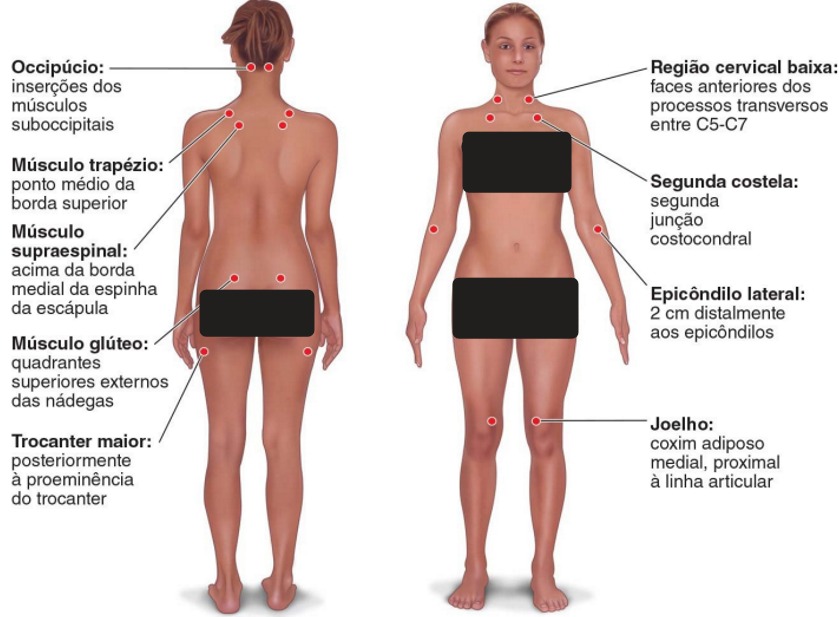
O QUE É
A fibromialgia é uma doença que causa fadiga, dores generalizadas crônicas e problemas de sono. Sua causa é desconhecida, mas afirma-se que é uma doença não degenerativa e ainda pode estar em associação com outras doenças, principalmente inflamatórias, como lúpus e artrite reumatoide.
SINAIS E SINTOMAS
Dores localizadas por várias partes do corpo que são muitas vezes retratadas como queimação, peso, exaustão e de forte intensidade principalmente em pescoço e ombros.
Sensação de inchaço nas articulações, fadiga profunda, dificuldades para dormir, frio excessivo, vertigens, dificuldade de concentração, boca e olhos ressecados também podem estar presentes.
DIAGNÓSTICO
Anteriormente o diagnóstico era feito a partir de exame clínico e dado quando o paciente apresentava dor difusa por 3 meses que envolvia os membros superiores e inferiores, os lados direito e esquerdo assim como o tronco com dor em pelo menos 11 dos 18 pontos dolorosos à pressão digital (tender points) sendo constatados.
Desde 2016 a American College of Rheumatology (ACR) revisou os critérios e para o diagnóstico e para tanto são realizados questionários que avaliam não apenas os locais de dor como anteriormente, mas também intensidade da fadiga, do sono não reparador e de sintomas cognitivos além de considerar sintomas como cefaleia, dor abdominal e depressão.
TRATAMENTO
A fibromialgia não tem cura, mas pode ser tratada com foco nos sintomas que a síndrome traz. Para isso, medidas não farmacológicas como exercícios físicos, terapia psicológica podem ser realizadas. O tratamento medicamentoso deve ser realizado por um médico e o principal profissional procurado para o tratamento da doença é o reumatologista. Antidepressivos, relaxantes musculares e remédios para dor crônica podem ser utilizados e devem ser prescritos por um profissional médico.
Se você acredita que tem fibromialgia procure um profissional, a doença é benigna e o tratamento visa melhorar a qualidade de vida do paciente. Não deixe de enviar esse artigo para aquela pessoa que vive se queixando de dor.
Referência:
JAMESON, J. Larry et al. Harrison: princípios de medicina interna. 21. ed. Porto Alegre: AMGH, 2022.

Apesar de terem nomes semelhantes e serem popularmente faladas como se fosse o mesmo problema, na realidade a artrite e a artrose são condições diferentes e não devem ser confundidas. Acompanhe o artigo para compreender.
Diferença entre artrite e artrose:
Artrite: É uma inflamação da articulação, popularmente referida como “juntas”. A parte do corpo mais afetada são as mãos, mas todo o corpo pode ser acometido. Dor, pontadas, queimação, vermelhidão e inchaço nas articulações são os principais sintomas da artrite.
Artrose: A artrose é um tipo de artrite, isso mesmo! A artrite pode ter demasiadas variações e uma delas é a artrose, mas é preciso entender que nem toda artrite é uma artrose. A artrose também pode ser chamada de osteoartrite, ela recebe esse nome justamente porque o que causa inflamação é o desgaste da cartilagem que protege as articulações fazendo com que um osso deslize sobre o outro. Esse deslizamento, além dos sintomas já citados anteriormente na artrite, vão desencadear também dificuldade de movimentação e rangidos ao mexer a articulação. Na artrose a parte do corpo mais afetada é o joelho.
Tratamento:
O tratamento da artrite pode incluir analgésicos, anti-inflamatórios e corticoides em algumas condições. A mudança de estilo de vida, fisioterapia e prática de exercícios físicos está presente nas duas formas de doença.
Qual médico procurar ?
Se você acredita que tem algum desses problemas, um reumatologista ou um ortopedista poderão te ajudar. Em alguns casos ainda pode ser necessária a atuação desses dois profissionais em conjunto.


Como a diabetes afeta os pés ?
Um aumento contínuo da glicemia (açúcar no sangue) por tempo prolongado é capaz de provocar danos aos nervos, que então chamaremos de neuropatia periférica, e à circulação sanguínea também nas mãos, mas principalmente nas pernas e pés.
Fatores de Risco:
Alguns fatores podem aumentar as chances de desenvolver uma complicação com acometimento de pés, alguns deles são:
Fonte: Retirado de OPAS. (2024).
Se você encontrar úlceras nos pés você precisa de um atendimento de emergência. As úlceras são feridas que ficam abertas e expostas a infecção. Por causa do comprometimento circulatório afetado pelo diabetes a ferida demora a cicatrizar e em muitos casos a amputação do membro se torna necessária.
Se você é diabético, esses são alguns cuidados diários que você deve ter:
O que não fazer:

(Crises epilépticas ocorrem em todas as pessoas com epilepsia, mas nem todos que sofrem uma crise epiléptica sofrem de epilepsia. Em contraste com a epilepsia, com base no conceito geral de crises sintomáticas agudas, não se espera que as crises recorram uma vez que o fator ou condição precipitante tenha sido removido ou revertido.)
Muita gente acha que ter uma convulsão significa ter epilepsia, mas isso não é totalmente verdade. Apesar de toda pessoa com epilepsia ter crises epilépticas, nem toda crise epiléptica significa que a pessoa tem epilepsia.
E se não é epilepsia, o que pode ser ?
Existem demasiadas situações em que o cérebro reage a um acometimento momentâneo, seja por febre alta, uso de drogas, abstinência de álcool, ou até mesmo um AVC (acidente vascular cerebral). Nessas situações, considera-se que a crise foi pontual e provocada, ou seja, se o problema que causou a crise for resolvido, é bem provável que ela não volte a acontecer.
E o que é epilepsia?
Já na epilepsia a pessoa tem uma predisposição duradoura do cérebro em que ela apresenta novas crises mesmo que sem causas aparentes que a provocassem, fazendo das crises a própria condição médica. Ou seja, as crises tendem a se repetir ao longo do tempo, mesmo sem uma causa aparente no momento.
Segundo as diretrizes internacionais, considera-se que alguém tem epilepsia se:
Crise provocada × Crise epiléptica
Nas chamadas crises sintomáticas agudas, a convulsão acontece quando há algo de errado no organismo no momento da crise, como por exemplo:
Em geral, se a causa for tratada e a pessoa se recuperar, a chance de uma nova crise é pequena. Por isso, essas crises não entram no diagnóstico de epilepsia.
E agora você pode se perguntar, e quando a convulsão acontece por uma doença que não tem um tratamento?
É verdade, em alguns casos a crise está ligada a uma doença crônica ou progressiva, como Alzheimer ou outras demências, tumores cerebrais, esclerose múltipla e outras patologias. Nessas situações, a crise pode ser o primeiro sinal da epilepsia, mesmo que seja a única. Assim, se o risco de uma nova crise for alto, o médico pode fechar o diagnóstico de epilepsia mesmo após apenas um episódio.
E as convulsões febris em crianças?
Muitas pessoas podem achar que a convulsão febril indica que no futuro a criança terá epilepsia, mas não é por aí. As convulsões febris acontecem em crianças pequenas (entre 6 meses e 5 anos) quando a febre ultrapassa os 38 °C, mesmo que nem haja infecção no momento. Esse tipo de convulsão é bastante comum e, na maioria dos casos, não indicam epilepsia. São um tipo especial de crise provocada que costuma ter bom prognóstico.
Termos que você pode ouvir no consultório
Na prática, os profissionais de saúde podem usar expressões como:
Todos esses termos significam a mesma coisa: uma crise causada por algo pontual e identificável, e não por epilepsia.
Referência bibliográfica:
MAURITZ, Matthias et al. Acute symptomatic seizures: an educational, evidence-based review. Epileptic Disorders, n. 1, p. 26-49, 2022.

O AVC (Acidente Vascular Cerebral) é uma das principais causas de morte no mundo e também uma das que mais deixam sequelas. Infelizmente, ele atinge com mais força as pessoas em situação de maior vulnerabilidade social, que têm menos acesso à saúde e mais dificuldade para controlar doenças como pressão alta e diabetes, que são fatores de risco para o AVC.
Por isso, conhecer os fatores de risco é fundamental para prevenir esse problema, e o reconhecimento dos sinais é de extrema importância para garantir um atendimento rápido e eficaz. Quanto mais cedo a pessoa recebe atendimento, maiores são as chances de recuperação. E o melhor: muitos AVCs podem ser evitados com mudanças no estilo de vida e acompanhamento médico.
Conhecimento salva vidas — inclusive a sua.
Idade – O risco dobra a cada dez anos após os 55 anos e aumenta ainda mais após os 65 anos de idade.
Sexo Masculino – risco 30% maior
Etnia – É observado um maior risco em afrodescendentes, hispânicos e asiáticos, em comparação a caucasianos.
Histórico familiar – parentes de primeiro grau com AVC
Hipertensão arterial – Principal fator de risco.
Diabetes – Níveis elevados de glicose danificam os vasos sanguíneos.
Colesterol alto – Contribui para a formação de placas nos vasos que ficam no cérebro
Tabagismo – Dano direto aos vasos sanguíneos e aumento da pressão arterial.
Sedentarismo e obesidade – Associados a múltiplos fatores de risco.
Consumo excessivo de álcool – Pode elevar a pressão arterial.
Fibrilação atrial – Arritmia cardíaca que pode formar coágulos.
Ansiedade – pode aumentar o risco em mais de 30%
Os sinais do AVC podem ser memorizados por meio da frase em inglês “BE FAST”, que, traduzida, significa “seja rápido”.
O B vem de Balance, que significa equilíbrio — a pessoa pode apresentar tontura ou dificuldade para andar.
O E representa Eyes, ou olhos — a pessoa pode ter alterações repentinas na visão, como visão turva, visão dupla ou perda parcial da visão em um ou ambos os olhos.
O F vem de Face, porque um lado do rosto pode parecer caído ou sem movimento. Você pode pedir que a pessoa sorria; se o sorriso ficar torto, é sinal de alerta.
O A vem de Arms, ou braços — um deles pode ficar fraco ou dormente. Para observar, peça para a pessoa levantar os dois braços ao mesmo tempo; se um deles cair ou não subir, é um sinal importante.
O S representa Speech, que quer dizer fala. A pessoa pode apresentar dificuldade para falar, pronunciar palavras de forma estranha ou não conseguir compreender o que está sendo dito.
O T significa Time, ou tempo. Ao perceber qualquer um desses sinais, é fundamental agir imediatamente e chamar o serviço de emergência (SAMU – 192). Cada minuto conta: quanto mais rápido for o atendimento, maiores são as chances de recuperação e menores os riscos de sequelas graves.
Referências:
AMERICAN STROKE ASSOCIATION. Stroke Symptoms. American Heart Association. Disponível em: https://www.stroke.org/en/about-stroke/stroke-symptoms. Acesso em: 8 maio 2025.
GREENBERG, David A.; AMINOFF, Michael J.; SIMON, Roger P. Neurologia clínica. 8. ed. Porto Alegre: ArtMed, 2014. E-book. p.413. ISBN 9788580553550.
STACK, Katie; ROBERTSON, Wendy; BLACKBURN, Clare. Does socioeconomic position affect knowledge of the risk factors and warning signs of stroke in the WHO European region? A systematic literature review. BMC Public Health, v. 20, p. 1-12, 2020.

Apneia nada mais quer dizer que “interrupção temporária da respiração”, logo a Síndrome da Apneia Obstrutiva do Sono é quando algum obstáculo impede a passagem do ar pelas vias aéreas e acaba gerando um esforço da inspiração que o pulmão não consegue suprir.
A obstrução acontece pela “queda” da base da língua e do palato mole que é a parte posterior do céu da boca que acabam fechando a passagem do ar pela orofaringe.
Fonte: Autoria Própria (2025). Baseado em Prado et al. (2010)
Os sintomas incluem acordar de madrugada durante o sono, sentir que está engasgado nesse momento e notar os batimentos do coração acelerados e pressão elevada. Muitas vezes o a pessoa que possui o síndrome não nota os vários despertares noturnos e pode ter como único sintoma percebido uma fadiga ao acordar, como se a noite de sono não tivesse sido suficiente para o descanso.
Se você tiver esses sintomas você deve procurar um médico e descrever o seu caso, na desconfiança dessa síndrome o médico solicitará uma polissonografia. O exame de polissonografia é um exame que registra a atividade cerebral, respiração, batimentos cardíacos, movimentos e oxigenação durante o sono. O exame pode ser avaliado por diversas especialidades médicas, mas em especial o neurologista, outras especialidades que você pode procurar são pneumologistas, otorrinos, clínicos gerais, psiquiatras e médicos do sono.
Se você conhece alguém que não tem dormido bem, já envia nosso artigo para essa pessoa!
Referência:
PRADO, Bruno Nifossi et al. Apneia obstrutiva do sono: diagnóstico e tratamento. Revista de Odontologia Da Universidade Cidade de São Paulo, v. 22, n. 3, p. 233-239, 2010.

O blues puerperal, em outras palavras, a tristeza pós-parto é uma condição muito comum e estima-se que ocorra em mais da metade das mulheres nas primeiras semanas após o parto. A depressão pós-parto, principalmente mais grave, é mais suscetível entre mulheres que sofrem de tristeza pós-parto. Diferenciá-las será o foco do nosso artigo de hoje.
Durante a gravidez, os níveis dos hormônios progesterona e estradiol aumentam drasticamente. Após o parto, esses hormônios sofrem uma queda brusca com a saída da placenta. Essa “retirada hormonal” pode impactar o cérebro da mulher e contribuir para a tristeza pós-parto e depressão. Outros fatores biológicos também estão envolvidos, como alterações na tireoide e no eixo hormonal do estresse.
Logo após o nascimento do bebê, muitas mulheres passam por um turbilhão de emoções. Entre elas, a tristeza pós-parto, também chamada de blues puerperal, é extremamente comum. Estima-se que mais da metade das mulheres experimentem essa condição nas primeiras semanas após o parto.
Ela se caracteriza por um conjunto de sintomas leves e passageiros como:
Irritabilidade
Esses sintomas costumam começar entre o 2º e 3º dia após o parto, atingem o pico em alguns dias e desaparecem sozinhos em até duas semanas.
Se os sintomas não desaparecem após duas semanas, ou se forem mais intensos e duradouros, é possível que se trate de uma depressão pós-parto (DP), uma condição mais grave que exige acompanhamento médico.
A DP é um transtorno com sintomas depressivos moderados a graves, que pode aparecer nos primeiros meses após o parto. Ela afeta não só o bem-estar da mãe, mas também a relação com o bebê e com a família. Alguns sinais de alerta incluem:
A depressão pós-parto pode prejudicar o desenvolvimento emocional, cognitivo e social da criança — por isso, o cuidado com a saúde mental da mãe é essencial.
Nem sempre um quadro depressivo no pós-parto é o que parece. Mulheres com histórico de transtorno bipolar (TB) podem ter episódios de mania ou hipomania nesse período. Por isso, o diagnóstico deve ser feito por um médico psiquiatra, que avaliará com cuidado cada caso.
Se você ou alguém próximo apresentar sintomas persistentes após o parto, procure atendimento médico de preferência um psiquiatra. O tratamento de cada mulher deve ser individualizado de acordo com histórico pessoal e condições socioeconômicas. Pode ser realizado através de apoio psicológico, medicamentos e, principalmente, uma rede de apoio acolhedora.
Cuidar da mãe é cuidar do bebê.
Referências:

A pneumonia é uma inflamação nos pulmões causada, na maioria das vezes, por infecções bacterianas, virais ou fúngicas e numa menor incidência também pode surgir após a inalação de substâncias químicas. Quando essa infecção é contraída fora do ambiente hospitalar, recebe o nome de pneumonia adquirida na comunidade (PAC). Apesar de tratável, a PAC é uma das principais causas de morte no mundo e está entre os maiores responsáveis por internações e complicações respiratórias.
Sintomas: como identificar?
A pneumonia pode começar de forma leve, com sintomas parecidos aos de um resfriado comum, mas também pode evoluir rapidamente e se tornar grave. Os sinais mais frequentes incluem:
Náuseas, vômitos ou diarreia podem estar presentes e em idosos pode haver confusão mental repentina, mesmo que sem febre ou tosse.
Nos casos mais graves, a pneumonia pode causar queda de pressão, falência de órgãos e até problemas cardíacos, como infarto ou piora de uma insuficiência cardíaca preexistente especialmente em pessoas com mais idade ou doenças crônicas como a Doença Pulmonar Obstrutiva Crônica (DPOC) que agravam o quadro infeccioso.
Diagnóstico: precisa mesmo de raio-x?
A radiografia de tórax ainda é um exame muito usado para confirmar a pneumonia, em conjunto com a conversa clínica (anamnese) e o exame físico, principalmente nos serviços de emergência. No entanto, as novas diretrizes brasileiras apontam que, nos serviços de consultas ambulatoriais (aquelas realizadas em hora marcada) nem sempre o raio-x está disponível de imediato. E, nesses casos, se o médico estiver seguro quanto ao diagnóstico com base nos sinais e sintomas, já é possível iniciar o tratamento sem a necessidade do exame.
Tratamento:
O tratamento da PAC costuma começar com antibióticos, mesmo antes de se saber qual é o agente causador uma vez que os testes para defini-los levam tempo para ficarem prontos. Esse tipo de abordagem é chamado de “tratamento empírico”, e sua escolha depende de vários fatores, como:
É importante lembrar que o tratamento deve sempre ser prescrito por um médico, pois o uso inadequado de antibióticos pode trazer riscos, além de contribuir para a resistência bacteriana.
Referências:
CORRÊA, Ricardo de Amorim et al. Recomendações para o manejo da pneumonia adquirida na comunidade 2018. Jornal Brasileiro de Pneumologia, v. 44, p. 405-423, 2018.
JAMESON, J. Larry et al. Medicina interna de Harrison. 20. ed. Porto Alegre: McGraw-Hill, 2020.


Por acaso você já ouviu falar que tomar suco de laranja junto com o almoço ajuda a evitar anemia? Isso tem tudo a ver com como o nosso corpo absorve o ferro dos alimentos. Vamos entender isso de um jeito simples.
O ferro é um mineral essencial para a vida humana, pois ele ajuda no transporte do oxigênio pelo corpo, fortalece a imunidade, dá energia e participa de várias outras funções importantes. Dessa maneira, sem ferro suficiente, podemos desenvolver a famosa anemia por deficiência de ferro, que deixa a gente cansado, fraco e até com dificuldade de concentração.
A deficiência de ferro é um problema sério que é muito comum no mundo todo. Segundo a Organização Mundial da Saúde (OMS), mais de 27% da população mundial sofre com anemia ferropriva. Isso afeta principalmente bebês, crianças, adolescentes e gestantes, podendo causar desde atraso no desenvolvimento até parto prematuro.
Existem dois tipos de ferro nos alimentos:
O ferro heme, que é encontrado em alimentos de origem animal, como carnes, aves e peixes — e que é mais facilmente absorvido pelo nosso corpo.
E o ferro não heme, presente em vegetais, grãos, feijões, nozes e frutas — que é mais difícil de ser absorvido.
Mesmo que a gente consuma bastante ferro na dieta, o corpo só consegue absorver uma pequena parte. E isso pode ser ainda mais difícil se a alimentação tiver alguns “inimigos do ferro”, como cálcio em excesso, fitatos (presentes em alguns grãos e cereais) e polifenóis (encontrados, por exemplo, no chá).
É aí que entram as frutas cítricas, como a laranja, a acerola, e o limão. Essas frutas são ricas em vitamina C (ou ácido ascórbico), que ajuda bastante na absorção do ferro não heme, aquele presente nos vegetais.
Como isso funciona? A vitamina C transforma o ferro em uma forma mais fácil de ser absorvida pelo intestino. Ela age como uma ajudante química: se liga ao ferro, mantém ele solúvel no ambiente do intestino e ainda o converte para a forma que é a única que o nosso corpo consegue aproveitar de verdade.
Mas tem um detalhe importante: a vitamina C só ajuda se for consumida junto com o alimento que tem ferro. Então, nada de consumir a fruta horas depois do almoço! O ideal é consumir tudo junto. Por isso, a dica é simples e poderosa: coloque frutas cítricas na sua rotina alimentar, especialmente junto das refeições ricas em ferro vegetal. É uma forma natural e eficaz de cuidar da sua saúde, com sabor e praticidade.
Referência:
PISKIN, Elif et al. Iron absorption: factors, limitations, and improvement methods. ACS omega, v. 7, n. 24, p. 20441-20456, 2022.


A dor lombar pode se manifestar de diferentes formas, isso vai depender de qual tipo de lesão a dor advém. A dor lombar localizada ou mec é quando temos inflamação de alguma parte da coluna que em geral acontece por causa de excesso de peso, esforço ou trauma; já a dor radicular ocorre compressão ou irritação dos nervos que passam pela coluna vertebral e costumam fazer com que a dor se estenda para as pernas. Ainda, existem, menos frequentemente, casos em que há dor por causa de uma alteração na forma como o nosso centro nervoso processa a dor, mesmo que não haja uma lesão evidente, o que costumamos chamar de dor lombar não específica.
Uma mesma pessoa pode ter esses diferentes tipos de dor ao mesmo tempo. Por exemplo, uma pessoa com hérnia de disco pode sentir tanto dor lombar localizada quanto dor radicular, ou ainda podem ter apenas um dos tipos de dor.
Assim, para que se possa cuidar de uma dor na coluna é de extrema importância saber qual a causa dela.
A dor radicular é mais comumente associada à hérnia de disco e estenose espinhal que é quando ocorre o estreitamento de um canal na coluna por onde passam os nervos, felizmente a maioria dos discos herniados regride em 2 anos. Já a estenose espinhal é uma condição progressiva em que os processos degenerativos estão relacionados ao aumento da idade. Mais raramente, a dor radicular pode ser causada por outras condições como herpes zoster e câncer metastático.
Os músculos das costas também podem gerar dor na coluna, aliás eles desempenham um papel fundamental na estabilidade e no funcionamento adequado da lombar, a dor causada pelos músculos pode acontecer tanto por diminuição quanto por aumento da atividade, ou seja, do uso desses músculos, o estiramento ou ruptura e espasmos musculares localizados ou generalizados também causam dor. Um exemplo comum são os pontos-gatilho, áreas de tensão que podem gerar dor intensa que piora a pressão. Em muitos casos, a dor muscular surge como consequência de outro problema próprio da coluna.
Fora as medicações já populares como os anti-inflamatórios e os analgésicos, algumas medidas não farmacológicas para dor lombar podem ser realizadas, como:
Massagem: Reduz espasmos musculares e aumentar a mobilidade articular;
Acupuntura: Inserção manual de agulhas em pontos específicos para reduzir a dor;
Compressas quentes e frias: Promovem aumento do fluxo sanguíneo e resfriamento; são usadas para aliviar espasmos musculares e dores articulares;
Ioga: Prática indiana antiga pela qual exercícios físicos, mentais e espirituais são usados para melhorar a postura corporal.
Exercício de controle de movimento: Exercícios físicos projetados para endireitar os músculos, aliviar a dor e melhorar a postura da coluna.
Se você tem dor persistente na coluna, o ideal é procurar um médico para uma avaliação. No entanto, é ainda mais importante buscar ajuda imediatamente se você apresentar qualquer um dos seguintes sinais de alerta:
Caso tenha algum desses sintomas, não adie a busca por atendimento médico, pois podem indicar condições mais graves que exigem atenção especializada.
Referência:
KNEZEVIC, Nebojsa Nick; CANDIDO, Kenneth D.; VLAEYEN, Johan W. S.; VAN ZUNDERT, Jan; COHEN, Steven P. Low back pain. The Lancet, [s.l.], v. 398, n. 10294, p. 78-92, 3 jul. 2021. DOI: 10.1016/S0140-6736(21)00733-9.


Durante as estações mais frias e secas, o sistema respiratório fica mais sensível ao clima e, como as pessoas tendem a passar mais tempo em locais fechados, há um aumento nos casos de doenças alérgicas e infecciosas.
Entre as doenças mais frequentes nesse período estão gripe, resfriado, asma e pneumonia. Vamos descobrir como se prevenir de cada uma delas?
A bronquiolite também é bastante comum nesse período. Temos um artigo aqui na coluna sobre o assunto que você pode consultar!
O resfriado pode ser causado por diversos vírus, e, como não há vacina disponível, a melhor forma de prevenção é evitar o contato com os agentes causadores. Algumas medidas importantes incluem:
A gripe é causada pelo vírus influenza, e a forma mais eficaz de prevenção é a vacinação. A vacina da gripe está disponível na rede pública e privada de saúde e pode ser tomada anualmente por todas as pessoas acima de seis meses de idade.
Para os asmáticos, o frio pode agravar a doença e levar a crises agudas. A melhor prevenção inclui:
A pneumonia é uma inflamação dos pulmões causada por vírus, fungos ou, principalmente, bactérias. Para prevenir a doença, é essencial manter hábitos saudáveis e, quando indicado, tomar a vacina pneumocócica.
Existem três tipos de vacina disponíveis na rede pública e privada:
Além da vacinação, os mesmos cuidados recomendados para evitar o resfriado ajudam a reduzir o risco de pneumonia.

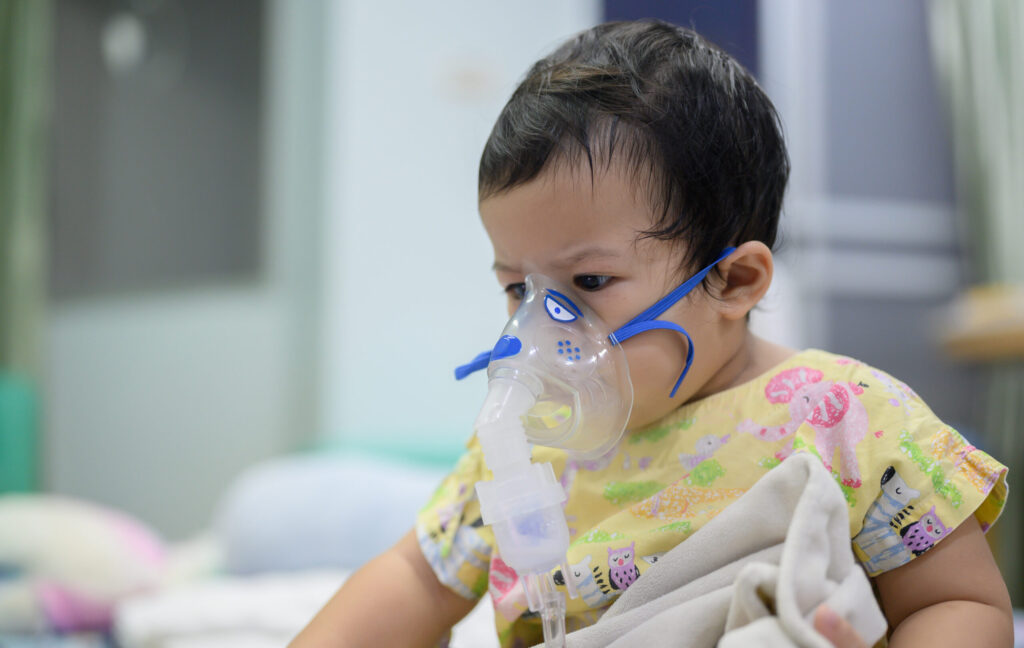
A Bronquiolite Viral Aguda é uma doença inflamatória que atinge as pequenas e estreitas estruturas chamadas bronquíolos do sistema respiratório. Mesmo nos países mais desenvolvidos, essa é uma das principais causas de internação hospitalar de crianças de até um ano de idade entre as infecções respiratórias. Nessa afecção, a inflamação pode causar congestão e morte do tecido dessas pequenas vias, facilitando o acúmulo de muco dentro delas. O principal causador da doença é o vírus sincicial respiratório, que, apesar de poder acometer qualquer idade, é mais comum nos primeiros dois anos de vida. Além disso, reinfecções podem acontecer, sendo que a primeira infecção costuma ser a mais grave.
A infecção se caracteriza principalmente por ser bastante sazonal, ou seja, ocorre, em grande parte, em épocas do ano previsíveis. Ela é mais presente no inverno e no início da primavera. Na Região Nordeste, a doença é mais frequente entre os meses de março e julho.

Os sintomas da bronquiolite incluem coriza, espirros, obstrução nasal, febre geralmente inferior a 39 °C, recusa alimentar e desidratação. Após dois a três dias do início desses sintomas, pode haver evolução para o acometimento da via aérea inferior, com o surgimento de tosse, respiração rápida (taquipneia) e cansaço, com sinais visíveis de esforço para respirar. O diagnóstico é feito por um médico com base na história clínica e no exame físico.

Infelizmente, ainda não há um tratamento específico para a doença, e nenhuma terapia é capaz de encurtar sua duração, que pode chegar a duas semanas ou mais. Os pacientes podem ser cuidados em casa, com controle da temperatura, manutenção da hidratação por meio da oferta adequada de água e alimentação, além do acompanhamento dos sintomas pelos responsáveis, a fim de verificar se a criança está respirando bem.
Quando o tratamento ocorre em nível hospitalar, podem ser necessários: oxigenoterapia, manutenção da hidratação, mínimo manuseio do paciente e identificação precoce de possíveis complicações associadas.
Felizmente, existe profilaxia medicamentosa para prevenir formas graves da doença e, consequentemente, reduzir o risco de internação. Até o momento, essa prevenção é realizada com o palivizumabe, um medicamento que age como um anticorpo para combater o vírus sincicial respiratório.
Atualmente, essa medicação não está disponível no SUS para todas as crianças da faixa de risco. Os critérios de inclusão para o uso do palivizumabe, definidos pela Portaria do Ministério da Saúde nº 522, de 13 de maio de 2013, são:
Assim, o medicamento está disponível gratuitamente apenas para crianças pertencentes aos grupos mencionados.
Em fevereiro de 2025, o Ministério da Saúde anunciou que pretende ampliar a estratégia de combate à doença, incluindo bebês prematuros e crianças de até 2 anos nascidas com comorbidades. Além disso, planeja implementar a vacinação recombinante contra os vírus sinciciais respiratórios A e B em gestantes. O Ministério da Saúde aguarda agora apenas a publicação da portaria para incorporar essas vacinas e proteger gestantes e bebês contra o vírus sincicial respiratório.
Referências:

Muito tem se discutido ultimamente sobre se é correto falar “tenho sinusite”. De fato, a sinusite pode se apresentar de forma aguda, durando poucos dias e tendendo a se resolver sem reaparecer, ou de forma crônica, persistindo por mais de três meses. Além disso, pode ser recorrente, ou seja, manifestar-se várias vezes ao ano.
A sinusite é a inflamação das cavidades ocas localizadas nos ossos do rosto, ao redor do nariz, chamadas de seios paranasais. Essa inflamação pode ser causada por infecções (bacterianas, virais ou, raramente, fúngicas), por alergias ou por obstruções, como corpos estranhos, pólipos nasais ou desvios de septo, entre outros fatores. Vale ressaltar que o termo “rinossinusite” é utilizado quando a inflamação se estende também à mucosa nasal.
Imagem: Seios paranasais normais e com características da sinusite
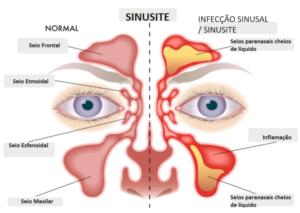
Fonte: Retirado e adaptado de Wilcox, Lobo, Anderson. (2025)
Os tipos de sinusite podem ser classificados de acordo com sua duração:
Diagnóstico
O diagnóstico da rinossinusite é clínico, não sendo obrigatória a realização de exames laboratoriais ou de imagem. Deve-se suspeitar de sinusite quando há secreção nasal purulenta (amarelada ou esverdeada) associada a congestão nasal e dor facial, além de sensação de entupimento ou pressão no ouvido, por até quatro semanas. Outros sintomas podem incluir tosse, gotejamento pós-nasal, dor de ouvido, mau hálito e diminuição ou perda do olfato.
A sinusite crônica é definida pela presença de pelo menos dois dos quatro sintomas cardinais por mais de 12 semanas. Esses sintomas são:
Tratamento
Medidas de autocuidado, como lavagens nasais, uso de descongestionantes de venda livre e repouso com hidratação, costumam aliviar os sintomas da sinusite viral, que tende a se resolver espontaneamente.
Quando os sintomas persistem sem melhora, pode haver indicação de infecção bacteriana, necessitando de tratamento com antibióticos prescritos por um médico. Embora descongestionantes e anti-histamínicos possam aliviar os sintomas, eles não são eficazes no tratamento da sinusite bacteriana, pois não combatem a infecção.
Pacientes que não apresentam melhora mesmo após o tratamento com antibióticos e autocuidados podem se encaixar no quadro de sinusite crônica ou recorrente. Nesses casos, é recomendada a avaliação por um otorrinolaringologista, que pode indicar exames como a endoscopia nasal e considerar opções cirúrgicas ou novas abordagens terapêuticas.
Portanto, se você deseja se expressar da forma mais precisa ao relatar um problema relacionado à sinusite, pode dizer “estou com sinusite” ou “tenho sinusite recorrente”. Entretanto, um bom médico avaliará seu quadro e histórico clínico, e a forma como você descreve sua condição (seja “ter” ou “estar com” sinusite) não influenciará seu tratamento.
Referências:
WILCOX, James; LOBO, Daniela; ANDERSON, Sierra. Sinusitis. Primary Care, v. 52, n. 1, p. 87-97, 2025. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34958324/. Acesso em: 27 fev. 2025.


As dores de cabeça persistentes e diárias, de início rápido, podem ter várias causas. Os tipos mais comuns incluem as cefaleias tensionais e as enxaquecas. Além disso, dores de cabeça diárias também podem estar associadas a infecções, como a COVID-19. Se você sofre de cefaleia por mais de 15 dias em um mês, faz parte do grupo de cefaleia crônica.
Atenção, leitor! Cefaleia é o termo médico para dor de cabeça, que pode ocorrer em qualquer parte da cabeça, pescoço, face ou couro cabeludo.
Vamos focar nas cefaleias primárias, nas quais a dor de cabeça é a própria “doença” e aprender a identificá-las.
Imagem: tipos de dores de cabeça.
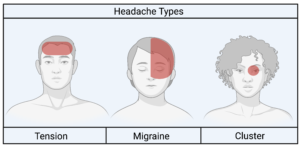
Fonte: Retirado e adaptado de Hernandez et al., 2024.
Cefaleia tensional
As cefaleias do tipo tensional são recorrentes e costumam ser bilaterais, ou seja, afetam os lados direito e esquerdo da cabeça. Geralmente, são de gravidade leve a moderada e podem durar de 30 minutos a 7 dias. Essas dores costumam ser descritas como uma “sensação de aperto ao redor da cabeça, como uma faixa”. Não há agravamento da dor com atividades físicas. Para prevenção, a medicação mais usada é a amitriptilina, enquanto analgésicos como paracetamol e dipirona são indicados durante as crises.
Enxaqueca
A enxaqueca se caracteriza por dores tipicamente unilaterais, afetando apenas um lado da cabeça. Pode ser precedida por auras — sintomas neurológicos como manchas escuras, turvas ou pontos cegos na visão, além de dormência no rosto. Fatores como exposição intensa à luz (fotofobia), sons altos (fonofobia), náuseas e vômitos também são comuns. O tratamento envolve evitar fatores desencadeantes, como luzes fortes ou ambientes barulhentos, além de controlar a ingestão de certos alimentos. A abordagem medicamentosa varia conforme a intensidade e duração das crises, devendo ser orientada por um médico.
Cefaleia em salvas
Esse tipo de dor de cabeça se caracteriza por dor pontual e muito intensa, geralmente localizada em um lado da face. Do mesmo lado da dor, podem surgir sintomas como rubor, lacrimejamento e rinorreia (corrimento nasal excessivo). As crises têm natureza cíclica, desaparecendo e retornando posteriormente. Podem durar até três horas e ocorrer várias vezes ao dia — até oito episódios em um único dia. O tratamento é medicamentoso e deve ser prescrito por um médico.
O diagnóstico das cefaleias é feito, principalmente, com base no exame físico e na história clínica. Exames de imagem, como tomografia, são usados apenas para descartar outras doenças e nem sempre são necessários.
Você conhece alguém que tem dor de cabeça todos os dias? Envie este artigo para essa pessoa!
Referências:
HERNANDEZ, Jairo et al. Headache disorders: differentiating primary and secondary etiologies. Journal of Integrative Neuroscience, v. 23, n. 2, p. 43, 2024. Disponível em: https://www.imrpress.com/journal/JIN/23/2/10.31083/j.jin2302043/htm. Acesso em: 20 fev. 2025.
PENG, Kuan-Po; WANG, Shuu-Jiun. Update of new daily persistent headache. Current Pain and Headache Reports, v. 26, n. 1, p. 79-84, 2022. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC8787738/. Acesso em: 20 fev. 2025.


Querido Leitor, querida Leitora,
Me chamo Lívia Layse de Andrade Melo, sou estudante de medicina pela Universidade Federal de Pernambuco no Centro Acadêmico do Agreste, participo de projetos de extensão voltados à saúde popular e sigo em constante busca de aprimoramento sobre saúde coletiva e saúde pública.
Nesta coluna, meu objetivo é trazer reflexões e informações sobre saúde, bem-estar e como você pode ser proativo nas prevenções das doenças que mais atingem a população. Aqui, vou compartilhar experiências e aprendizados que adquiri ao longo da minha formação e atuação em projetos de extensão, sempre com o propósito de democratizar o conhecimento em saúde e promover autonomia para decisões conscientes.
Acredito que a saúde é um direito de todos e que o diálogo aberto é a chave para construir um futuro mais justo e acessível para todos os cidadãos. Quero convidá-lo(a) a refletir e participar dessa construção por meio das ideias e discussões que trarei em cada edição desta coluna.
Sinta-se à vontade para questionar, opinar ou simplesmente refletir sobre os temas abordados. Estou animada com a oportunidade de trilhar este caminho ao seu lado e espero que possamos, juntos, ampliar nossas perspectivas sobre o que é saúde em sua forma mais plena.
Seja bem-vindo(a) e boa leitura!
Atenciosamente,
Lívia Layse de Andrade Melo
———-
5 Mitos e verdades sobre a Dengue
A dengue é uma doença que é transmitida aos humanos pela picada de mosquitos, especialmente os do gênero Aedes, que é diferenciado dos outros mosquitos pela sua cor preta ou marrom escuro, mas principalmente pela suas listras brancas que podem ser visualizadas no corpo ou pernas. A primeira infecção pode ser assintomática ou resultar em febre leve, mas caso se agrave, pode haver problemas de coagulação, ou seja, problemas em que a contenção dos sangramentos é prejudicada, acarretando no que se conhece por dengue hemorrágica ou febre hemorrágica da dengue. Vamos então aos mitos e verdades sobre essa doença.
Imagem: mosquito do gênero Aedes sob pele humana.
Fonte: Retirado de Ministério da Educação. 2024
MITO. Essa afirmativa é um mito, pois o uso de repelente afasta os mosquitos transmissores da doença, mas não é segurança de que você não será infectado.
MITO. Essa afirmativa é falsa porque o vírus da dengue possui diversos sorotipos e todos podem causar a doença.
VERDADE. Essa afirmativa é verdadeira, mas atenção, isso não deve ser um motivo para se proteger apenas no horário diurno.
VERDADE. Essa afirmativa é verdadeira, pois estudos sugerem que a infecção secundária por um sorotipo diferente tem grande chance de levar à dengue grave.
MITO. Essa afirmativa é falsa, pois por mais que todas sejam arboviroses e sejam transmitidas pelo mosquito do tipo Aedes, cada uma tem um vírus específico e não são a mesma doença.
Por fim, se você suspeita que tem dengue, consulte um médico, e fique bem atento aos sinais de alerta como vômitos, tontura e sangramento gengival, de nariz ou nas fezes.
Referências:
KHAN, Muhammad Bilal et al. Dengue overview: An updated systemic review. Journal of infection and public health, 2023.
MINISTÉRIO DA SAÚDE. Prevenção e controle da dengue, chikungunya e Zika, 2024.
Conta pra gente sua experiência com essa doença e compartilhe esse artigo com quem pode se beneficiar!

A construção de um hospital estadual regional em Petrolina, no Sertão do São Francisco, foi o ponto central do pronunciamento

Você não pode copiar conteúdo desta página